VARIAN RT REPORT
2017年1月号
No.1 頭頸部癌:臨床編
近畿大学医学部附属病院:頭頸部癌に対する強度変調放射線治療(IMRT)
西村 恭昌(近畿大学医学部放射線医学教室放射線腫瘍学部門)
はじめに
頭頸部癌は,機能と形態の温存が可能な放射線療法の良い適応である。しかしながら,従来の放射線治療では耳下腺にも腫瘍とほぼ同量の放射線が照射されてしまうため,晩期合併症として唾液腺機能障害が生じ,患者の食事,咀嚼,消化,会話,睡眠など,さまざまな生活の質(QOL)の低下は避けられなかった。
強度変調放射線治療(intensity modulated radiation therapy:IMRT)は,このような放射線療法の限界を解決できる先進的な照射技術である1)。放射線ビームの強度が均一な従来の放射線治療とは異なり,IMRTでは不均一な線量強度を有する多方向からのビームで照射する。IMRTでは,標的体積およびリスク臓器の形状に合わせた線量を照射できるため,正常組織への影響を最小限に保ちつつ,腫瘍に対しては高線量照射が可能となる(図1)。
頭頸部癌に対するIMRTによる唾液腺障害の軽減は,すでに臨床試験で証明されている。また,頭頸部癌では耳下腺以外にも,脳,脊髄,眼球,内耳など,放射線障害を来すと大きく患者の機能を損なう重要なリスク臓器が病巣の近傍に存在する。これらのリスク臓器の耐容線量が制限となり,根治的線量を照射するのが困難な場合があった。しかし,IMRTでは,脳壊死,脊髄麻痺,失明などの重篤な晩期合併症を来すことなく合計70Gy程度の高線量が照射でき,局所進行頭頸部腫瘍においても良好な局所制御率が得られるようになっている。本稿では,当院における頭頸部癌に対するIMRTの実際を報告する。
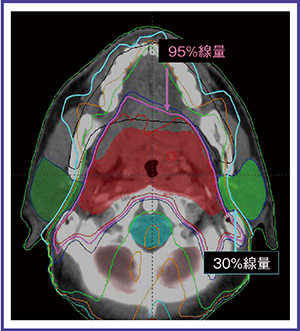
図1 頭頸部癌に対するIMRTの線量分布図
当院の装置概要
当院では,頭頸部癌に対して2000年12月からIMRTを開始した。当初,直線加速器(リニアック)は「Clinac 600C」(バリアンメディカルシステムズ社製),治療計画装置は「CadPlan Helios」(バリアンアソシエイツ社製)を用いてIMRTを行っていた。当時,IMRTが始まったばかりで,治療計画装置には臨床標的体積(CTV)にマージンを付加して計画標的体積(PTV)を作る機能もなく,PTVを直接入力していた。IMRTに必須の逆方向治療計画(inverse planning)にも時間がかかり,1つのプランを計算するのに1~2時間かかることもあり,治療計画は深夜にまで及んだ。IMRT照射には,7門あるいは9門の固定照射法で,照射中にマルチリーフコリメータ(multi-leaf collimator:MLC)が移動しながら不均一なビームを作るdynamic MLC法を用いた。
2015年にリニアックは「TrueBeam」,治療計画装置は「Eclipse」(共にバリアンメディカルシステムズ社製)が導入され,ガントリ回転とMLCの動的制御を組み合わせた回転型強度変調放射線治療(volumetric modulated arc therapy:VMAT)で頭頸部癌のIMRTを行うようになった。VMATによって照射時間の短縮とスループットの向上が図られている。
逆方向治療計画の実際
逆方向治療計画を行うに当たっては,まず患者を肩まで覆うシェルで固定し,CT撮影を行う。標的体積やリスク臓器の輪郭入力は,2mmスライスのCT画像上で行う。IMRTでは,この輪郭に沿った線量分布が作成されるため,IMRTが成功するか否かはこの輪郭入力によるところが大きい1)。肉眼的腫瘍体積(GTV)を設定するに当たって,頭頸部癌では,CT画像や触診所見に加えFDG-PETやMRIの画像を参照する必要がある。当院では,頭頸部癌に対しては原則として,PET/CTシミュレーションによる治療計画を行っている2)(図2)。PET/CTシミュレーションの利点は,GTVを決して外さないという自信を持ってCTVの輪郭入力ができることにある。さらに,CTVに対して治療中のシェル内での臓器の動きや,毎回の治療のセットアップエラーなどを考慮した3〜4mmのマージンを加えてPTVとする。
輪郭入力に引き続き,目標とする治療計画のPTVの最大線量(D0)および最低線量(D100),各リスク臓器の最大線量(D0),あるいはそれぞれの重要度(priority)などを設定し,逆方向治療計画を行う。脳や脊髄ではD0のみを規定するが,耳下腺などではD50(median dose),D25なども規定する。
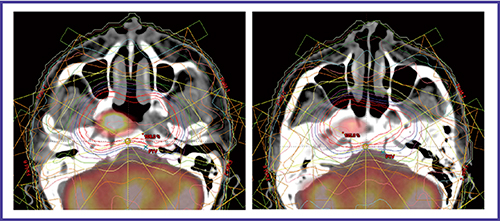
図2 上咽頭癌のPET/CTシミュレーションによる線量分布
CTのみでは進展範囲の同定が困難であった頭蓋底浸潤の範囲が正確に把握できた。
IMRT two-step法
局所進行頭頸部癌では,照射により原発巣および頸部リンパ節転移巣が縮小することに加え,化学放射線療法の患者は照射中の体重減少が著しいため,標的体積やリスク臓器の変位や体輪郭の変形が起きる(図3)。その結果,脊髄や唾液腺などのリスク臓器への線量増加や,標的体積への線量低下となる危険がある。したがって,最初から最後まで同一の治療計画で実施するのは問題がある。
これらの問題点を克服すべく,当院では,咽頭癌に対しては46~50Gy/23~25回の全頸部に対するIMRTの後,原発巣(GTVp)および転移リンパ節(GTVn)には合計70Gy/35回までのブーストIMRTを行うtwo-step法を原則としている3)。そのため,治療開始前CT(CT-1)と,30〜40Gy/15〜20回の時期に2回目のCT(CT-2)を撮影する。
IMRT two-step法の意義を明らかにするために,化学放射線療法で治療した頭頸部癌20例を対象に,CT-1とCT-2におけるGTVおよび耳下腺の体積および位置の変化を検討した4)。その結果,CT-2でのGTVpおよびGTVnの体積は63%および52%縮小し,耳下腺体積も18%縮小していた。耳下腺外縁は,内側に平均4.2mm変位していた。
図3に,上咽頭癌症例のCT-1と初期計画,CT-2と移植計画を示す。CT-2では,頸部リンパ節は縮小し,頸部は明らかに細くなっている。このため耳下腺は内側に変位し,初期計画で治療を続けると耳下腺は高線量域に含まれることとなる。
以上,IMRT two-step法は,照射期間中の臓器変位や体輪郭の変形に対応できる適応放射線治療の一つで,頭頸部癌には有効な方法である。
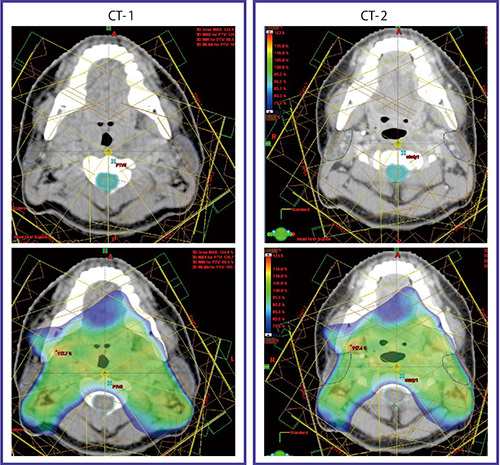
図3 治療開始前CT-1と38Gy時点のCT-2
CT-2では頸部リンパ節が縮小し,体輪郭も細くなっている。CT-1を基に作成した初期計画をCT-2に移植すると(右下),耳下腺が内側に変位したため高線量域(70% 線量域)に含まれる。
●参考文献
1)西村恭昌 : 頭頸部腫瘍に対する強度変調放射線治療(IMRT);これからはじめる人のために. 医学のあゆみ, 227・9, 704〜709, 2008.
2)Okubo, M., et al. : Radiation treatment planning using positron emission and computed tomography(PET/CT)for lung and pharyngeal cancers ; A multiple thresholds method for FDG activity. Int. J. Radiat. Oncol. Biol. Phys., 77, 350〜356, 2010.
3)Nishimura, Y., et al. : A two-step intensity modulated radiation therapy method for nasopharyngeal cancer ; The Kinki University Experience. Jpn. J. Clin. Oncol., 40, 130〜138, 2010.
4)Nishi, T., et al. : Volume and dosimetric changes and initial clinical experience of a two-step adaptive intensity modulated radiation therapy(IMRT)scheme for head and neck cancer. Radiother. Oncol., 106, 85〜89, 2013.
- 【関連コンテンツ】
