セミナーレポート(キヤノンメディカルシステムズ)
東芝メディカルシステムズ(株)主催の首都圏支社第6回東芝DRユーザーズセミナーが2014年3月8日(土),東芝ビルディング(東京都港区)にて開催された。医療法人社団進興会 オーバルコート検診クリニック院長の馬場保昌氏を座長に,東京都がん検診センターの小田丈二氏と入口陽介氏,慶應義塾大学病院予防医療センターの杉野吉則氏の3名が講演を行った。
2014年7月号
首都圏支社第6回東芝DRユーザーズセミナー 胃X線造影検査の今を知る
基準撮影法について─胃X線検診の現状と弱点克服を目指して
小田 丈二(東京都がん検診センター消化器内科)

小田丈二 氏
胃X線検診は,画像評価,画質管理を容易にし,全国規模での検診精度の向上を図ることを目的とした基準撮影法の普及で画像精度が高まることにより,胃癌の死亡率減少への寄与が期待される。本講演では,基準撮影法を中心に,胃X線検診の現状と問題点について述べる。
基準撮影法とは
基準撮影法のコンセプトは,手技が簡便なこと,診断に必要な最低限の画像が備わっていること,画像の精度管理の基盤となりうること,そして,一定の成果が期待できることである。
基準撮影法には,対策型検診として行う胃部二重造影8体位,8曝射の「基準撮影法1」と,任意型検診として行う胃部二重造影10体位に食道と圧迫撮影を加えた16曝射の「基準撮影法2」の2種類がある。
基準撮影法1は二重造影主体の撮影法であり,胃の後壁から前壁,胃上部へと撮影する流れで体位変換を行う。一方,基準撮影法2の撮影の流れは,基準撮影法1と同様に後壁から前壁,上部への順番となる。
胃X線検診の問題点
●基準撮影法の有用性
胃の集団検診X線撮影法が,旧撮影法から新・撮影法(基準撮影法1に準ずる),さらにDR検診になったことによる有用性の変化について,当施設の検診データから成績の比較検討を行った。
1)撮影法別の集団検診成績の比較
旧撮影法,新・撮影法,DR検診と時代が下るほど要精検率は低下し,最近では6〜7%まで低下している。精検受診率は徐々に上がっているものの,最近でも45〜50%程度と低いことが問題となっている。胃癌発見率は上昇し,陽性反応適中度はDR検診時代では2.56%まで上がっている。
当施設では読影における拾い上げで,A1(癌が確実),A2(癌が疑われる),B(良性も含めた病変の存在が確実),C(何らかの病変が疑われる)のランク付けを行っている。このランク別に陽性反応適中度を見ると,Aランクでは旧撮影法で9.32%,新・撮影法で10.56%,DR検診で24.29%となり,DR検診に変わってから格段に上昇していることがわかる(精検受診者のみで算出)。陽性反応適中度は全ランクで見ても,旧撮影法2.9%,新・撮影法4.5%,DR検診5.5%と上昇している。これは,モニタ診断となり読影しやすくなったということもあるが,それ以上に,基準撮影法になったことで,良悪性鑑別や質的診断ができるようになったことが大きいと考えられる。
2)部位別の描出能分析
旧撮影法と新・撮影法での部位別の描出能について分析した。旧撮影法の描出率は全体で83.3%(100/120)であり,部位別に見ると前壁(68.2%),大彎(75.0%),前庭部(77.8%),体上・穹窿部(72.2%)の描出率が低く,見落としやすい弱点と考えられる。早期癌も同様の結果であった。進行癌30例のうち,体中・下部(小彎)と体上・穹窿部(後壁)にある癌を描出できなかった症例があることは,大きな問題である。
一方,新・撮影法では,全体で88.0%(110/125)の描出率であるが,前壁(80.0%)と前庭部(72.2%)の描出率が低く,弱点と認識する必要がある。新・撮影法で胃上部が1枚追加されたことで,胃上部描出率は100%という結果となり,基準撮影法が有効であると言える。
●被ばく,体型,胃形,高齢者への対応
検診では,基本的に健康な受診者が対象となるため,被ばくには注意を払わなければならない。また,受診者の体型や胃形もさまざまであり,高齢の受診者も増えていることから,安全な検査実施に配慮する必要がある。日本消化器がん検診学会関東甲信越地方支部では,冊子『胃X線検診安全基準』を作成しているので参考にしていただき,安全管理に努めていただきたい。
●読影基準(認定制度)
X線検診の精度向上のため,現在,読影基準の統一化や読影医の認定医制度の検討が進められている。われわれは,読影基準について検討し,試案を作成た。
1)当施設における胃癌症例の検討
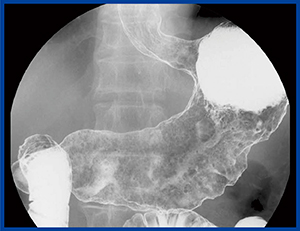
図1 伸展不良を伴う胃変形
基準撮影法にて実際に拾い上げられた胃癌症例を対象に,質的診断能(良悪性判定)と拾い上げ所見について検討を行った。
ランクA1またはA2で要精検となり受診した372名の陽性反応適中度は28.2%で,A1は74.7%(68/91),A2は13.2%(37/281)であった。また,発見された癌の内訳は,進行癌,SM癌,M癌がそれぞれ,A1で37例,20例,11例,A2で6例,8例,23例となり,当然ながらA1の方が進行している病変が多い結果となった。ただ,ランクB,Cにおいても,発見率は低いものの進行癌も含まれることから,所見を確実に描出することは重要である。
当施設での拾い上げ所見としては,辺縁所見(陰影欠損,彎入,伸展不良,辺縁不整,変形など)と粘膜所見(腫瘤陰影,バリウム陰影斑,透亮像,粘膜異常,ひだ集中など)がある。それぞれについて,新・旧撮影法における拾い上げ所見を比較した。
まず,辺縁所見により拾い上げている割合は,旧撮影法で29.37%,新・撮影法で17.06%,DR検診で7.18%と減少している。旧撮影法での陽性反応適中度は1.09%と低く,そもそも胃の変形所見が癌発見にはつながりにくいと言えるが,DR検診では4.19%まで上昇していることから,変形所見で拾い上げるような病変も確実にあり,それが質的診断につながってきていると言えるだろう(図1)。
粘膜所見による拾い上げの割合は辺縁所見の割合と逆転し,DR検診になってからは92.82%と,ほとんどが粘膜所見でチェックするという読影に変わってきている。陽性反応適中度も,旧撮影法の1.24%からDR検診では3.75%と約3倍に上昇しており,所見の判定が確実に行えるようになっていると言える(図2)。ただし,隆起性病変では透亮像だけでの拾い上げは質的診断が難しい傾向にあり,読影能が問われる(図3)。また,陥凹性病変では,粘膜異常による拾い上げ所見の陽性反応適中度が低く,しっかりと読影して良悪性判定を行う必要がある。
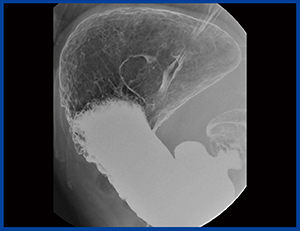
図2 腫瘤陰影(検診時) |
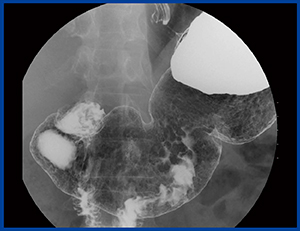
図3 透亮像(検診時) |
2)読影基準の試案
われわれは読影基準の試案として,0(判定不能)〜5(ほぼ悪性確実)のカテゴリー分類とそれぞれの管理区分を作成し,さらに,X線所見(読影所見の種類,所見の性状)のカテゴリー付けを行うマニュアルを作成した。読影は経験に基づく部分も多いため,マニュアルは経験の浅い読影者用であり,活用法は今後の課題である。
病変が辺縁にある場合や病変の一部描出,画質不良など,質的診断が困難な症例も存在することから,これらに対応した読影基準の構築が必要である。
●読影医の不足
深刻な読影医不足を補うためには,診療放射線技師(以下,技師)による撮影中の読影補助が重要になると考える。当施設の旧撮影法での発見胃癌(133例)と新・撮影法での発見胃癌(155例)について,医師と技師の同所チェック率を検討したところ,新・撮影法になってから,SM癌に対する技師のチェック率が向上している。基準撮影法でも描出しにくい病変があっても,技師が透視観察で所見に気づき,所見をねらって追加撮影を行うことが非常に大切である。
同所チェックにおけるAランク拾い上げ率を比較したところ,医師・技師ともに,旧撮影法から新・撮影法になることで成績は向上しているが,早期癌においては医師と技師のチェック率に差があった。良悪性の判定までには技師の読影能は及んでいないものの,異常に気づく目というのは医師とあまり変わらないため,異常に気づいた時にどのように追加撮影すると質的診断につなげられるかということを考えながら診断レベルの向上に努め,撮影業務にあたっていただきたい(図4,5)。
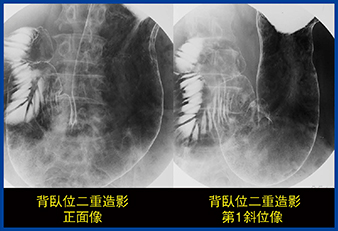
図4 70歳,男性,基準撮影法
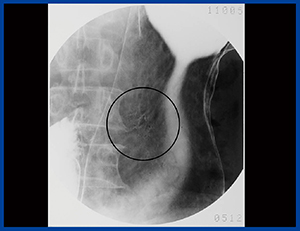
図5 図4の追加撮影

座長:馬場保昌 氏
1969年 久留米大学医学部卒,同年第二内科入局。71年 癌研究会癌研究所病理研修。75年 癌研究会附属病院内科医員,95年 同総合健診センター所長。2001年 早期胃癌検診協会中央診療所所長。2011年 安房地域医療センター消化管診断科部長。2014年〜進興会オーバルコート健診クリニック院長。
馬場座長のコメント
病変の撮影については透視下で病変の存在に気づき,肉眼的所見を正確に描出することが大切である。透視の画像は重要であり,デジタルが有効であることを補足したい。
小田 丈二(Oda Johji)
1993年 熊本大学医学部卒業。同年 同大附属病院第二内科入局。関連病院勤務を経て,2000年 多摩がん検診センター消化器科。2009年 東京都多摩がん検診センター(名称変更)消化器内科医長。2010年〜東京都がん検診センター(名称変更)消化器内科医長。
- 【関連コンテンツ】
