セミナーレポート(キヤノンメディカルシステムズ)
日本超音波医学会第86回学術集会が2013年5月24日(金)〜26日(日)までの3日間,大阪国際会議場にて開催された。25日(土)に行われた東芝メディカルシステムズ株式会社共催のランチョンセミナー14では,京都府立医科大学膠原病・リウマチ・アレルギー科の川人 豊氏を座長に,千葉大学医学部附属病院アレルギー・膠原病内科の池田 啓氏が,リウマチ診療における関節エコーの有用性をテーマに講演した。
2013年8月号
日本超音波医学会第86回学術集会 ランチョンセミナー14
超音波画像診断が創るリウマチ診療の最前線
池田 啓(千葉大学医学部附属病院アレルギー・膠原病内科)
最近の関節リウマチ診療では,“Treat-to-target”という概念により,軽度な炎症の段階から早期に治療介入することが求められる。そのため,疾患活動性の低い状態の関節炎,滑膜炎を診断する必要性が高まっている。欧米ではすでに,リウマチ専門医の聴診器代わりとして活用されている関節エコーの有用性について,実際の症例画像を示しながら解説する。
■臨床情報による関節リウマチ評価の限界
関節リウマチは,何らかの遺伝要因と環境要因が合わさることによって免疫異常が起こることで発症する。いったん発症すると,滑膜の炎症が病態の中心となり,痛みやこわばりが生じ,治療がうまくいかなければ非可逆的な関節破壊を来す(図1)。
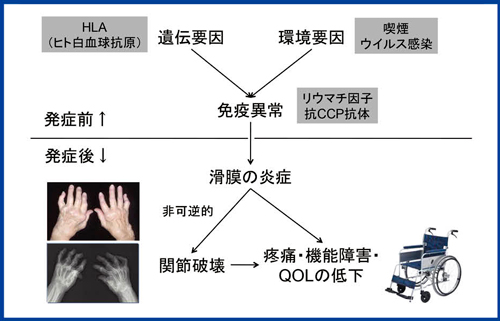
図1 関節リウマチ(Rheumatoid Arthritis:RA)の進展と病態
関節リウマチは,滑膜の炎症を評価するわけだが,従来は疼痛,圧痛,こわばりなど,患者さんの自覚症状や腫脹,熱感,発赤などの関節所見,血液検査の炎症反応などを組み合わせて推測するものだった。活動性評価指標であるDAS28なども,これらの診察所見を組み合わせた指標である。
疾患活動性指標と関節破壊の間には統計学的に有意な相関があるが,その分布はそれほど明確ではない。DAS28-ESRで寛解とされる2.6未満であっても,関節破壊が進行する例があり,2.6以上であっても関節破壊を起こさない例もある。すなわち,疾患活動性指標は全体としては有用であるが,個々の患者さんの予後を規定できるほど正確ではないと言える。
これは,最新の“ACR/EULAR関節リウマチ予備寛解基準”(Felson et al. Arthritis & Rheumatism 2011)でも同じである。寛解基準を満たしていても,23%の患者さんは関節破壊を来し,寛解基準を満たしていない患者さんの51%では関節破壊が進行しないため,精度に課題が残されている。
■関節エコーによる滑膜炎の描出
関節エコーでは軟部組織が非常に明瞭に描出され,動的評価が行える利点もある。健常な関節では,滑膜内膜はほとんど見えないが,炎症があると滑膜は低エコー領域として描出され,その中に組織内細胞浸潤と浮腫が水として見える。そして,組織内の微細な新生血管が,肥厚した滑膜に一致して,パワードプラシグナルとして認められる(図2)。
滑膜肥厚がまったくなければ,滑膜炎はないと言える。グレースケールで滑膜肥厚が確認された場合,治療によって炎症が治まっていてもある程度は残ることが知られており,疾患活動性をグレースケールだけで評価することは難しい。そこで,グレースケールとパワードプラの所見を組み合わせることで,新旧の滑膜炎の局所診断を行うことが可能になる。
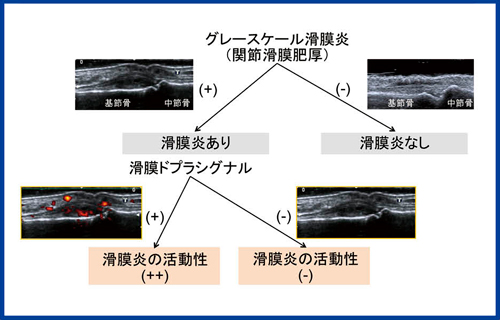
図2 滑膜炎の局所診断
■関節エコーによる骨びらん,大関節の描出
関節エコーでは,滑膜炎だけでなく,リウマチの特徴的な骨破壊像である骨びらんも描出することができる。滑膜炎により骨が侵食されると,連続しているはずの骨表の白い線が一部欠損して描出される(図3)。微細な骨びらんも描出可能だが,特異性の問題から,必ず2平面以上で確認することが重要である。関節エコーはCTやMRIと異なり,プローブを動かしながら連続して三次元的に評価できる。関節エコーにより,関節破壊の原因である炎症を評価できるようになったことが,リウマチの画像診断におけるパラダイムシフトと言える。
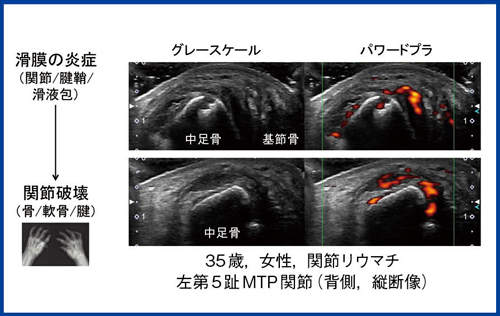
図3 骨破壊性滑膜炎(Erosive synovitis)
また,関節エコーでは大関節の滑膜炎も評価できる。膝関節の膝蓋上嚢胞における滑膜炎を見てみると,無エコーの滑液,樹枝状に盛り上がった滑膜肥厚が明瞭に分離され,パワードプラで滑膜肥厚の領域に一致した血流シグナルが確認できる。
膝蓋上嚢だけでなく,直接軟骨破壊に関わる関節面の滑膜炎も検出可能である。さらに,関節滑膜と同様に,関節リウマチで炎症を来す腱鞘滑膜も,関節エコーによって評価することができる。健常者の手指の屈筋腱を見ると,腱鞘に包まれた腱はほとんど描出されない。しかし,腱鞘滑膜炎では滑膜肥厚や滑液の貯留が確認され,パワードプラでも新生血管を示す信号が見てとれる(図4)。
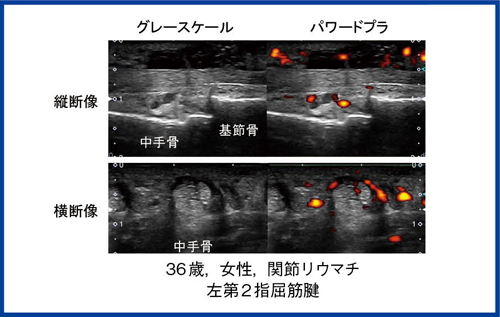
図4 腱鞘滑膜炎(Tenosynovitis)
■関節リウマチ診断における関節エコーの活用
関節エコーによって明らかに血流を伴う滑膜炎が認められても,軟部組織の浮腫を伴わない場合は,触ってみても関節腫脹を確認することはできない。反対に,明らかに関節腫脹があるが,滑膜にパワードプラシグナルが認められず,線維性の慢性肥厚だったという場合など,関節エコー所見と診察所見が一致しないことがある。
2010年の新しい“ACR/EULAR関節リウマチ予備寛解基準”では,より早期の関節リウマチを分類できるようになったが,1か所以上の腫れがなければリウマチとは診断されない,診察による罹患関節の数と部位に最も高い点数がつくなど,診察所見寄りの基準には問題点も指摘されている。
そこでわれわれは,この分類基準に関節エコー所見を導入し,精度が向上するかどうか検討した。早期の関節炎患者さん109人を対象に,診察所見と関節エコー所見の違いを見ると,手関節,膝関節,MTP関節など多くの関節において,診察ではわからない滑膜炎を関節エコーで検出できることがわかった(図5)。しかし,足のPIP関節(指の第2関節)については,診察で疼痛や腫脹が確認された例の方が,関節エコーで滑膜炎が認められる例より多かった。
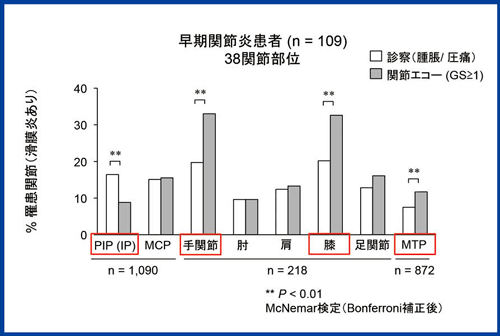
図5 診察所見と関節エコー所見の相違1)
関節エコーで滑膜炎ありとするレベルを,中等度以上の滑膜肥厚あるいはパワードプラシグナルありに限局すると,関節エコー所見の陽性例は減少した(図6)。
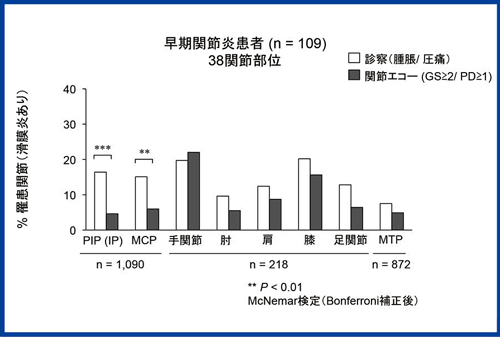
図6 診察所見と関節エコー所見の相違1)
分類基準の罹患関節の項をすべて関節エコーでの所見に置き換えてみると,リウマチではない48%の例と,リウマチである30%の例の計78%は,関節エコーの有無によって分類に変化がなく,残りの22%で診断に変化が起こることがわかった(図7)。そして,関節エコーによってリウマチと診断された例の方が,1年後にメトトレキサート(MTX)による治療が必要となる割合が高いことも判明した。
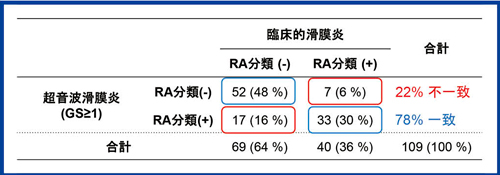
図7 診察と関節エコーによるRA分類の相違1)
これを感度,特異度で表すと,診察所見での分類基準の感度は58.5%だが,関節エコーの軽度の基準(GS≥1)では78.0%に向上した。特異度の方は,いずれも79.4%で変わらなかった。関節エコーの基準を中等度(GS≥2/PD≥1)に上げた場合は,感度は56.1%とやや低下するが,特異度は93.7%ときわめて高くなった。AUCで解析してみると,関節エコーの導入によって,診断精度が向上することが示された。
分類基準の精度を上げるためには,関節エコーを用い,感度を上げたい場合は軽度の基準,特異度を上げたい場合はより厳しい基準とすれば,リウマチの診断を最適化できることが明らかとなった。
“ACR/EULAR関節リウマチ予備寛解基準”のもう1つの問題点として,鑑別診断が含まれていない点が指摘されているが,この点でも関節エコーは有用である。
また,関節エコーでは単純X線検査で検出可能な骨びらんよりも小さな所見を検出できる。もっとも,きわめて微細な骨表の不整を検出してしまうことから,特異度に課題があるものの,骨びらんに一致する滑膜炎があれば,リウマチと診断できると考えている。
■関節リウマチの活動性評価における関節エコーの活用
疾患活動性の評価にも,関節エコーは有用である。リウマチ診療においては,疾患活動性を常に評価し,治療に反映させることが求められる。その最大の理由は,将来的な関節破壊の予防である。したがって,疾患活動性を評価するにあたっては,骨びらんから関節破壊につながるような滑膜炎かどうかの判断がポイントとなる。
スペインのNaredoらの報告(Arthritis & Rheumatism 2007)では,DAS28と関節エコーのパワードプラスコアを比較したところ,関節エコーの方が,経時的な関節破壊の進行とより強く相関することが示されている。われわれが行った追試でも,DAS28の累積値よりパワードプラスコアの累積値の方が,有意に強く相関していた。
また,臨床的寛解とされたリウマチ患者さんにおけるベースラインの診察所見,MRI所見,関節エコー所見について,1年間の関節破壊進行の頻度を比較したところ,診察所見では関節破壊の進行を予測できないが,滑膜のパワードプラシグナルは,12.2倍のオッズ比で関節破壊の進行を予測できることが報告されている(Brown et al. Arthritis & Rheumatism 2008)。
すなわち,疾患活動性がきわめて低い場合でも関節エコーを施行し,潜在性の滑膜炎を見つけることによって,関節破壊につながる病態を鋭敏に検出できることが示唆された。
しかしながら,全例で関節エコーを行うことは現実には不可能であるため,適応の見極めが必要となる。まず,関節の腫れや痛みが強い診察所見でリウマチとはっきりわかるような例は,関節エコーの適応ではない。反対に,診察所見がまったくない場合に,関節エコーで滑膜炎が見つかる可能性はある。しかしその場合は,高度な滑膜炎である頻度はかなり低いため,やはり有用性が高いとは言えない。
一方,腫れはあるが痛みがない,また,その逆である場合など,診察所見では判断が難しいが,関節エコーによって診断の正確性が増すというような,あいまいな関節が多い症例では,関節エコーを行う意義が高いと考えられる。
また,例えば患者さんはひどく痛がっているが腫れている関節がなく,炎症反応も陰性であるなど,疾患活動性指標同士で乖離があるような場合も,関節エコーは有用だと思われる。
滑膜炎の程度が同じであっても,その後の関節破壊が進みやすい例と,あまり進行しない例がある。関節破壊/身体機能障害のリスクが高い患者さんも,関節エコーの良い適応である。リスクが高い患者さんでは,わずかな滑膜炎があるだけで関節破壊が進んでしまうため,無症候性の滑膜炎を検出する高い感度が求められる。
米国リウマチ学会(ACR),欧州リウマチ学会(EULAR)のレコメンデーションでは,高リスク因子として,リウマチ因子や抗CCP抗体の強陽性,単純X線による骨びらんなどが挙げられている。これら高リスクの患者さんでは,関節エコーによって滑膜炎が残っていないかどうかを詳細に検討する意義は高い。
また,荷重関節もリスクと考えられる。常に体重がかかっている膝関節や股関節は関節破壊が進行しやすいとされており,富山大学の松下らは,荷重関節が変形しているような例では,生物学的製剤(TNF阻害薬)による治療を行っても関節破壊が進むと報告している(Clin Rheumatol 2009)。したがって,荷重関節の痛みを訴える患者さんには関節エコーを行い,潜在性の滑膜炎の有無を確認し,もし炎症があれば積極的な治療を行うべきである。
■治療薬の種類と関節破壊のリスク
治療に用いる薬剤も,関節破壊のリスクに関係する。ステロイド治療を受けている患者さんでは,寛解に見えても滑膜炎が残っていて,関節破壊を来す可能性が高いとされる。プレドニゾロン5mg/dayで治療されていた患者さん(41歳,女性)の例では,関節エコーで滑膜肥厚と血流シグナルが認められ,治療が必要と判断できる(図8)。
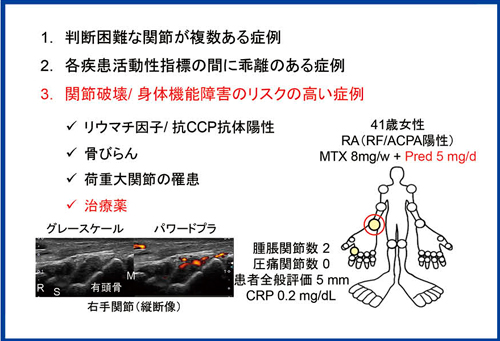
図8 どのような症例に関節エコーを施行するべきか?
反対に生物学的製剤では,症状があまり治まっていなくても関節破壊は抑えられることが報告されている。MTXと生物学的製剤を比較した臨床試験では,MTXに関しては著効すれば関節破壊が進まず,効かなければ関節破壊が進んでいた。しかし,生物学的製剤を用いた場合は,症状が抑えられなくても関節破壊は進まないという,いわゆるクラス効果が確認されている。
われわれの関節エコーを用いた検討でも,MTXではパワードプラスコアの累積値が高いほど関節破壊が進行するが,生物学的製剤では炎症が残っていても関節破壊が進まない,すなわち両者の相関がなくなることが示された。
これらのことから,生物学的製剤で良好にコントロールされている症例においては,関節エコーで潜在性の滑膜炎を検索する意義は乏しいと言える。
生物学的製剤による治療を終了した後の再発について検討した研究(Iwamoto et al. EULAR 2013)では,グレースケールで一定以上の滑膜炎が認められた場合は,滑膜炎がない場合より再発しやすいというデータが報告されている。高額な生物学的製剤の中止時期の判断に際し,関節エコーが利用できる可能性が示唆されたと言えよう。
関節エコーは,診断をはじめ,薬効のモニタリング,寛解の判断,治療の中止や減弱による再発予測など,リウマチ評価の最適化に広く関わることができると考える。
■教育・病態解析・コミュニケーションツールとしての関節エコー
リウマチ診療において,診察所見はきわめて大事だが,特に内科医ではその所見が正しかったかどうか,結果を知る機会はほとんどない。しかし,診察後に関節エコーを行って診察所見と比較することで,診療技術が向上することが明らかにされている(図9)。
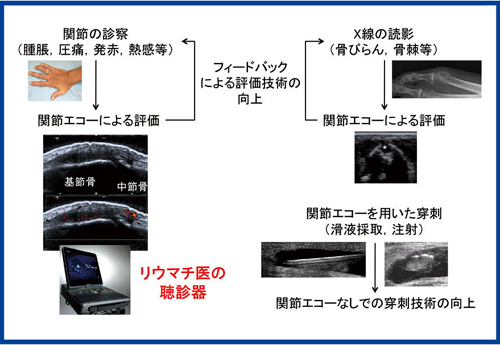
図9 関節エコーによる診療技術の向上
コンパクトながら高解像度な「Viamo」(東芝メディカルシステムズ社製)を聴診器のように用いることで診療技術が向上する。
一方,関節エコーの問題点として,全体としてばらつきが少ないものの,微細な滑膜炎などでは,検者によって判断にばらつきが出ることが挙げられる。これらの微細であいまいな滑膜炎の標準化は,今後の課題の1つである。
ばらつきの原因は,あいまいな滑膜炎に存在する多くのピットフォールにある。例えば図10のように,足指の場合は,正常な関節でも手指での滑膜肥厚と同じような所見がしばしば見られる。あるいは膝関節のパワードプラで,血流シグナルが一見滑膜に一致しているように見えても,よく見ると滑膜の外側に接した領域であり,滑膜炎の新生血管とは異なる血管の場合もある(図11)。今後はこれらのピットフォールを検証することで,より正確な関節エコー所見の標準化が期待される。
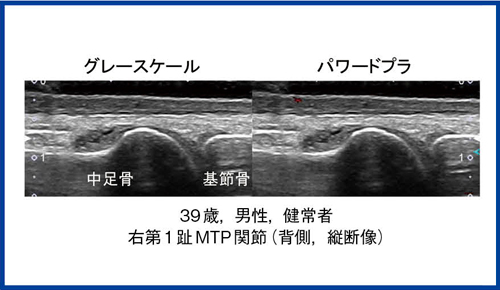
図10 滑膜炎評価におけるピットフォール
グレースケール:正常範囲内の滑膜肥厚/滑液貯留
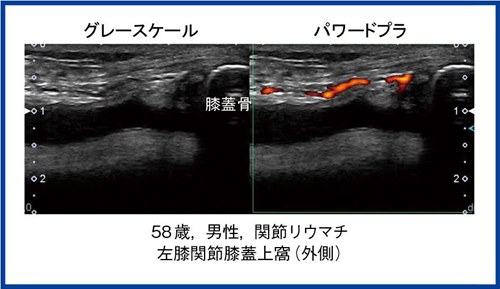
図11 滑膜炎評価におけるピットフォール
ドプラモード:滑膜外の血流シグナル
■まとめ
関節リウマチの診療は,患者さんと医師・技師が向き合い,コミュニケーションをとりながら行われる。医師は直接画像を見ながら診療を進めることで,技術の向上を図ることができる。また,患者さんにとっても,画像を見ながら検査を受けることで,病態への理解が深まり,診療の満足度も向上し,積極的な治療への動機づけにもつながるものと期待される。
関節エコーは,このような多角的なリウマチ診療の質の向上に寄与すると考える。
●参考文献
1)Nakagomi, D., Ikeda, K., et al. : Ultrasound Can Improve the Accuracy of the 2012 American College of Rheumatology/European League Against Rheumatism Classification Criteria for Rheumatiod Arthritis to Predict the Requirement for Methotrexate Treatment. ARTHRITIS & RHEUMATISM, 65(4), 890〜898, 2013.
池田 啓
1997年 千葉大学医学部卒業,第二内科に入局。98年国保旭中央病院勤務。2005年 シンガポールのタントクセン病院リウマチアレルギー免疫科,2006年 英国リーズ大学筋骨格筋疾患研究所留学を経て,2007年より現職。
