Comprehensive Cardiac Study for Appropriate PCI
後藤義崇(三重大学医学部附属病院放射線診断科)
Session Ⅲ Robust Performance of Dual Source CT for Cardiac Imaging
2018-11-22

国内で年間に施行される冠動脈疾患に対する心臓イメージングは,2016年時点では冠動脈造影が50万件以上と最も多く,次いで冠動脈CTが40万件を超える。冠動脈CTは,64列MDCTが登場した2004年以降,急速に普及してきた。さらに最近では,解剖学的評価のみならず,機能的虚血評価の方法として負荷心筋血流CTやFFR-CTの有用性が認められ,CTは非侵襲的虚血診断イメージングにおいて重要性を増している。本講演では,Appropriate PCI(適切なPCI)のためのDual Source CTによる心臓イメージングの有用性について報告する。
心臓イメージングにおける冠動脈CTの有用性
冠動脈CTが急速に普及した理由には,冠動脈狭窄やプラークなどの解剖学的評価が十分に可能で,冠動脈疾患の陰性適中率が高いことが挙げられる。解剖学的な評価は,診断や患者教育,PCIに直接的に貢献する。
ただし最近では,解剖学的狭窄の診断のみでPCIを施行しても患者予後は改善せず,虚血を評価することが重要だと言われている。冠動脈CT単独での狭窄評価と,SPECTやMRI,冠血流予備量比(FFR)による機能的な虚血評価を比較すると,狭窄がないと判断したものは良好な一致が示されたが,中等度以上の狭窄があると冠動脈CTで判断したもののうち,実際に虚血があるのは50〜60%と報告されている1)〜4)。過去のSPECTを用いた論文で,心筋虚血が重度の場合には薬物治療よりも血行再建の方が有効であり,逆に軽度の場合には薬物治療の方が予後を改善するため血行再建は不適であると報告されている5)。そのような背景を踏まえ,平成30年度診療報酬改定において,安定冠動脈疾患に対するPCIでは原則として機能的虚血の存在が確認されていることが算定要件として記載された。
機能的虚血評価の方法としては,SPECTやPET,perfusion MRI,ストレスエコーなどが行われてきたが,新たな評価方法としてperfusion CTが普及してきている。現在の当院における虚血診断は,CTとMRIがそれぞれ約半数を占め,SPECTとPETは非常に少ない。当院では以前よりシーメンスヘルスケアのDual Source CT「SOMATOM Force」を用いて,包括的心臓CT検査を行っている。通常の冠動脈CTに加えて,負荷perfusion CTによる虚血評価,遅延造影CTによる梗塞・線維化評価,また,症例によっては低線量シネCTを追加して心機能・壁運動を評価している。
心筋血流CT:dynamic perfusion
心筋血流CTは,薬物負荷の状態で造影剤を投与して心臓全体をダイナミック撮影することで,心筋血流分布を評価する。コンソール上で5分程度で解析でき,ボクセル単位での心筋血流量(MBF)マップを作成して診断に用いている。心筋血流CTは,解析時間が比較的短く,虚血の診断能も十分にあることが特長である。
症例1(70歳,男性)は狭心症で,冠動脈CTでは左前下行枝(LAD)に石灰化があり,左回旋枝(LCX)に中等度狭窄が疑われた。MBFマップでは,LAD領域である前壁中隔領域の血流低下が認められたが,LCX領域の血流低下は認められなかった(図1 a)。後日施行された冠動脈造影とFFRでは,MBFマップと一致する結果が得られた(図1 b)。
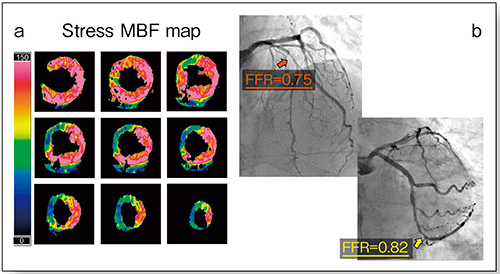
図1 症例1の心筋虚血評価
症例2(64歳,女性)は,冠動脈CTで右冠動脈(RCA)に石灰化による中等度狭窄と非石灰化プラークによる中等度狭窄が認められた。診断ガイドライン6)では,このような判定困難な症例に対しては,SPECTやMRIなど非侵襲的なモダリティで虚血を評価することが推奨されている。本症例は,冠動脈造影での侵襲的FFRで虚血はないと診断された(図2 a)。MBFマップを見ると,RCA領域に血流低下は認められず,虚血はないと判断できる(図2 b)。MBFマップを診断に用いることで,不要な冠動脈造影を回避でき,適切なPCIにつながると考える。なお,心筋血流CTと侵襲的なFFRを比較した複数の検討から,心筋血流CTの診断能は十分に高いと言える7)。
空間分解能の高さも心筋血流CTの特長で,冠動脈CTとのフュージョンや微小な虚血の描出,冠動脈との位置関係の把握にも有用である。微小な虚血はPCIの適応ではないが,患者の症状が冠動脈疾患に起因するかを把握するためには重要な情報である。
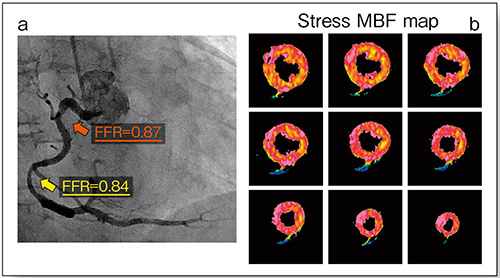
図2 症例2の心筋虚血評価
さらに,MBFを数値(mL/min/100g)で定量評価できるため,PCI前後で解析することで,PCIの効果判定を客観的かつ容易に行える(図3)。
なお,心筋血流CTのエビデンスは蓄積段階であるが,最近の当院での検討では,心筋血流CTのデータを基に心イベントを評価したところ,予後の層別化が可能であり,冠動脈CTに追加する価値があることが示された8)。
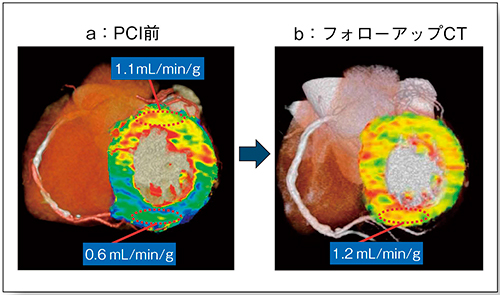
図3 PCI 前後の心筋血流CT によるMBF定量評価
遅延造影CT
適切なPCIには梗塞評価も重要である。循環器領域において一般的に用いられる遅延造影MRIは,最も正確な心筋梗塞画像診断法であり,内膜下梗塞診断感度は92%とSPECT(28%)と比べ圧倒的に高く,PCI前のバイアビリティ評価に有用であるとガイドライン6)に示されている。
一方,遅延造影CTは,ヨード造影剤がガドリニウム造影剤と同様に細胞外液に分布する性質を持つため,平衡相で撮影することで遅延造影MRIのように梗塞や線維化を描出でき,MRIと高い一致率を示すことは示されていたものの,放射線被ばくがあり,かつ画質が不十分であることが問題であった。
当院では,ハーフ再構成とフル再構成を組み合わせた画像再構成法(TSFF)9)や平均化によるノイズ低減10)により画質向上を図っている。これにより,内膜下の微小な梗塞や心尖部の梗塞を明瞭に描出でき,遅延造影MRIとほぼ一致する結果を得られている。
適切なPCIのためには,遅延造影CTとMBFマップの併用が重要である。
図4↑の箇所は,遅延造影CTの梗塞箇所とMBFマップの血流低下領域が一致しているが,前壁中隔を中心とした領域については,遅延造影CTでは梗塞は見られないものの,MBFマップから冠動脈狭窄による虚血があると判断できる。
治療戦略の決定も含め,患者の状態を詳しく評価する上で遅延造影CTのメリットは大きい。われわれの最近の検討では,遅延造影MRIと同様,遅延造影CTで梗塞が認められた症例は,梗塞がない症例に比べて予後が不良であることが示された11)。適切なPCIにおいてバイアビリティ評価は重要であり,心筋虚血と梗塞を併せて評価できる包括的心臓CT検査は大いに有用である。
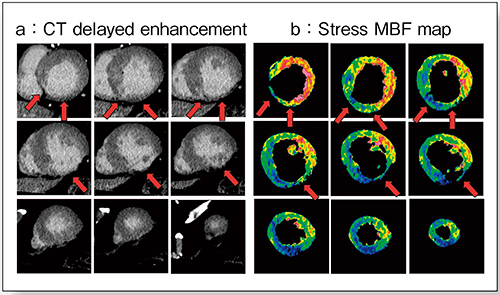
図4 遅延造影CTとMBFマップの併用
シネCT
シネCTについては,4列CTの頃からMRIとの比較研究があり,高い一致率があると示されている12)。4DのボリュームデータであるためMRIより優位性がある部分もあるが,被ばく線量が8〜15mSv以上と高く,臨床で施行するには被ばく低減が不可欠である。
当院では,必要な症例に対して,冠動脈CT撮影後に造影剤が再循環してくるタイミングで低線量シネCTを撮影し,心機能や壁運動を評価している。撮影は70kVp,AEC(quality ref. 30mAs/rot)を使用している。“PhyZiodynamics”(ザイオソフト社)で画像処理を行ってさらなる画質向上を図っており,1mSv以下の撮影でも十分に評価が可能である。
FFR-CT vs. 包括的心臓CT
FFR-CTは,冠動脈CTの画像からFFRを推定する方法である。FFR-CTと包括的心臓CT検査を比較すると,FFR-CTは追加の撮影や造影剤は不要で,PCIなどの治療シミュレーションもできる利点がある。一方で包括的心臓CT検査は,オンサイトで診断可能,梗塞を含めた包括的評価が可能,冠動脈CTの画質や石灰化,ステントの影響を受けずに虚血評価が可能,検査費用が安価,といった利点がある。診断能については,虚血を評価した検討では両者に差はほとんどなく13),14),両者を併用することで診断能が向上する14)と報告されている。
包括的心臓CT検査は臨床的有用性が高いが,冠動脈CTに追加して撮影するため造影剤や被ばく線量が増加する,適応症例の見極めが必要であり,現時点では先行モダリティと比較してエビデンスが少ないといった課題もある。被ばくに関しては,現時点ではシネCTも含めた検査を10mSv以下の低線量で実施できている。直接的な比較はできないものの,SPECTと比較しても許容範囲の線量での検査が可能になっている。
まとめ
冠動脈CTは,解剖学的評価が可能であり,陰性適中率が高いことに加え,心筋虚血,梗塞を評価でき,臨床で十分に活用できる画質,診断能があることから,適切なPCIを行う上で有用な検査と言える。一連の検査が30分程度で施行できる点もメリットが大きく,被ばく線量の低減も進んでいることから,今後,日常臨床に広がっていく可能性が大いにあると考える。
●参考文献
1)Schuijf, J.D., et al., JACC, 48・12, 2508〜2514, 2006.
2)Gaemperli, O., et al., Radiology, 248・2, 414〜423, 2008.
3)Groothuis, J.G., et al., Radiology, 254・2, 384〜392, 2010.
4)Meijboom, W.B., et al., JACC, 52・8, 636〜643, 2008.
5)Hachamovitch, R., et al., Circulation, 107・23, 2900〜2907, 2003.
6)冠動脈病変の非侵襲的診断法に関するガイドライン. Circ. J., 73(Suppl.Ⅲ), 2009.
7)Kitagawa, K., et al., Cardiovasc. Imaging Asia. 2・2, 38〜48, 2018.
8)Nakamura, S., et al., JACC Cardiovasc. Imaging, 2018(Epub ahead of print).
9)Ramirez-Giraldo, J.C., et al., Med. Phys., 39・1. 214〜223, 2012.
10)Kurobe, Y., et al., JCCT, 8・4, 289〜298, 2014.
11)Goto, Y., et al., RSNA 2018(accepted).
12)Raman, S.V., et al., Am. Heart J., 151・3, 736〜744, 2006.
13)Yang, D.H., et al., Eur. Heart J. Cardiovasc. Imaging, 18・4, 432〜440, 2017.
14)Coenen, A., et al., JACC Cardiovasc. Imaging, 10・7, 760〜770, 2017.
- 【関連コンテンツ】
