セミナーレポート(富士フイルムヘルスケア)
第41回日本超音波検査学会学術集会が6月10日(金)〜12日(日)の3日間,仙台国際センター(宮城県仙台市)にて開催された。12日に行われた株式会社日立製作所共催のランチョンセミナー10では,宮城県立がんセンター病院長の小野寺博義氏が座長を務め,仙台医療センター仙台オープン病院消化器病センター センター長の伊藤 啓氏と静岡県立静岡がんセンター生理検査科技師長の南里和秀氏が,「膵がん早期発見のための超音波検査の重要性」をテーマに講演を行った。
2016年9月号
第41回日本超音波検査学会学術集会ランチョンセミナー10 膵がん早期発見のための超音波検査の重要性
膵がん早期発見のための超音波検査の有用性─超音波スクリーニングの基礎と技術応用
南里 和秀(静岡県立静岡がんセンター生理検査科)
超音波による膵癌描出のポイント

膵癌の超音波によるスクリーニングで十分な診断を行うためには,最低でも6カットの画像数は必要と考える。
まず,膵臓全体の長軸像と,上腸間膜動脈が見えてくる部分から膵体部までの2カットを1枚目とする(図1 a)。次に,プローブを縦にして走査し,膵頭部と,膵体部から膵尾部の脾臓に至る部分までの2カットを2枚目とする(図1 b)。膵癌は約7割が膵頭部に発生するため,非常に多くの情報を含む膵頭部の縦の走査による画像は,スクリーニングに必須である。最後に,左の季肋部から左の側腹部に向けた横走査を行うことで,脾静脈の上に膵臓が描出される(図1 c)。この走査は一般的にあまり行われていないが,必ず追加すべき1枚である。通常行っている左肋間走査では膵臓は不明瞭なことがあるが,それは膵臓への脂肪浸潤のため脂肪肝と同様に超音波が減衰することも原因である。そのため,直角に超音波ビームが当たるこの横走査は非常に重要であり,膵管が直交して描出されるメリットもあり必要なカットである。
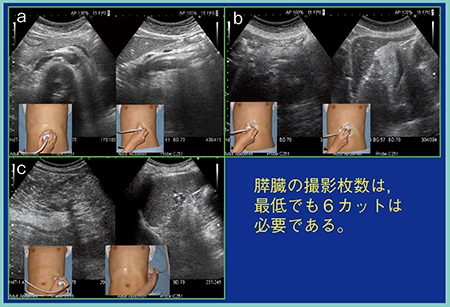
図1 膵臓のスクリーニングに必要な超音波画像
膵癌描出のポイント
膵癌描出のポイントとして,発生部位,臨床症状,画像所見から膵臓を膵頭部,膵頸部,膵鉤部,グルーブ領域,膵体部,膵尾部の6領域に分けて考えると理解が深まる。
膵頭部は主膵管と総胆管の合流部で,ここに発生する癌は膵内胆管や主膵管の閉塞を伴い,十二指腸や上腸間膜動脈(SMA),上腸間膜静脈(SMV)に浸潤する。尾側の膵管が数珠状に拡張している様子が典型像として得られる(図2 a)。
膵頸部は膵頭部と膵体部の移行部で,門脈からSMVの腹側に位置しており,ここに発生する癌は膵外進展,腹腔動脈や総肝動脈への浸潤,主膵管への浸潤がある(図2 b)。胃の前庭部に浸潤しやすく,プローブを上に振り上げて観察することで,見逃し防止につながる。
膵鉤部はSMVの背側,SMVより左側に位置する。ここに発生する癌は膵外進展が強く,十二指腸水平脚やSMA,SMVに浸潤するほか,神経周囲浸潤も多い。また,後腹膜の深部に進展していくため,膵臓の腫瘍に気づきづらい。そのため,必ず十二指腸が見えなくなるところまでしっかりと観察することが重要である(図2 c)。
グルーブ領域は,十二指腸下行脚と膵頭部,総胆管に囲まれた溝(groove)を指し,ここに発生する癌は十二指腸や膵内胆管に浸潤する(図2 d)。グルーブ膵炎との鑑別診断も困難であり,十分注意して観察する必要がある。
このほか,膵体部に発生する癌(図2 e)は脾動脈,脾静脈に浸潤し,膵尾部に発生する癌(図2 f)は脾臓や脾門部に存在する消化管に浸潤するという特徴がある。
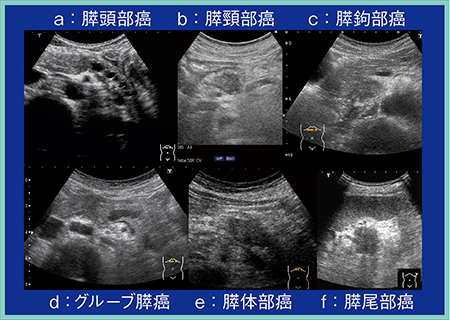
図2 膵癌発生部位・臨床症状・画像所見からの分類
Real-time Virtual Sonographyの有用性
日立製作所の超音波診断装置に搭載されている“Real-time Virtual Sonography(RVS)”は,CTやMRIなどのボリュームデータを各装置,もしくはPACSから取得し,観察中の超音波像と同期させてリアルタイムに同時表示する技術で,きわめて客観性が高い。
図3は,左の季肋部から左側腹部にかけて,水平にプローブを置いて横走査を行った画像である。後ろの方に脾臓があり,横たわっているのが膵体部から膵尾部であるが(図3 b),ここは正中腹部からの走査では非常に見えづらい(図3 a)。そのため,必ず左側から観察し,脾静脈をメルクマールとする。実は,この走査は肥満体形の被検者の方が観察しやすく,やせ形の被検者では見えづらいため,やせ形の場合は左肋間から観察する。
次に,RVSを活用した小病変の描出のポイントを述べる。図4は,膵尾部に小さな膵管内乳頭粘液性腫瘍(IPMN)が認められる(図4 a,b)。左肋間からの走査では脾静脈は確認できるものの膵臓はガスにより非常に見えづらいため(図4 c),左の季肋部から左の側腹部に向けた横走査を行うことで,小さな病変の観察も容易となる。CT画像と比較すると,病変部は超音波像と一致しており,RVSの精度の高さが実感できる(図4 d)。
図5は,膵尾部癌である。通常の肋間からの走査では確認できないが(図5 a),前述の通り,左の季肋部から左の側腹部に向けた走査を行うことで,仰臥位での観察が可能である(図5 b,c)。また,被検者に深呼吸をしてもらうと,吸気時の腹圧の上昇によりプローブに近いところに膵臓が位置するため,観察しやすくなる。右側臥位からの走査も有用である(図5 d)。
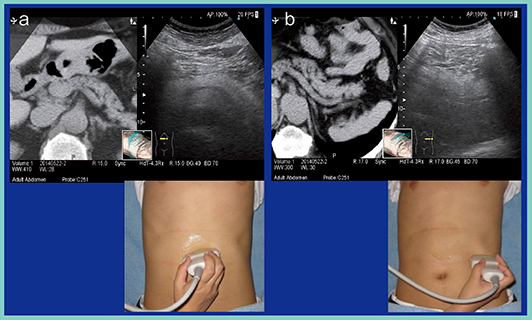
図3 RVSを活用した膵尾部の観察のポイント
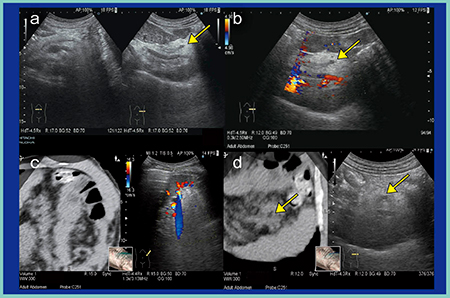
図4 RVSを活用した小病変の描出のポイント
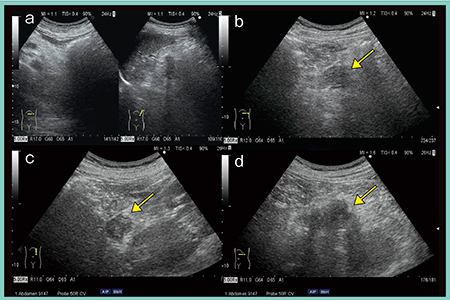
図5 超音波による膵尾部癌の描出
主膵管の計測のポイント
図6に,主膵管の計測のポイントを示す。主膵管の内腔(図6 (2))だけを計測するのではなく,必ず前壁の上から後壁の上まで計測する(図6 (1))。前壁の中央から後壁の中央もしくは前壁の下から後壁の下までの計測でもよいが,前壁の上から後壁の上までが一番計測しやすい。また,高周波プローブを使用することで,計測の正確性が向上する。
計測範囲を図6 (1)とする理由は,パルスの長さが変わっても前後壁の上端同士,あるいは下端同士は平行移動するため,計測距離はまったく影響を受けないからである。
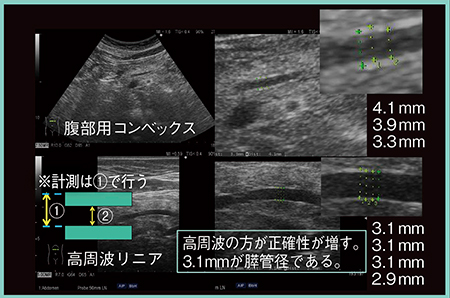
図6 主膵管の計測のポイント
症例提示
症例1は,60歳代,男性。2007年から毎年ドックを受診していたが,2010年の検診にて腫瘍径13mmの膵癌を指摘された(図7 d)。発見時には症状はなく,体重の著変も見られなかったが,2年後に永眠された。膵癌の進行は非常に早く,1年ごとの検診では間に合わないこともある。
症例2は,80歳代,女性。2003年に胃癌を内視鏡的粘膜下層剥離術(ESD)にて治療している。膵癌の腫瘍マーカーであるCA19-9が以前より高値で,49〜154U/mLで推移していたため経過観察が行われていたが,2013年3月の超音波検査では膵臓に異常は認められなかった(図8 a)。2014年1月に黄疸のため近医を受診し,CA19-9も595U/mLときわめて高値であったため当院にて超音波検査を施行したところ,膵鉤部に腫瘍径21mmの膵癌とSMVなどへの浸潤が認められた(図8 b,c)。わずか10か月での急速な進行であった。
症例3は,80歳代,男性。2013年にIPMNが指摘され,経過観察中の2014年に離れた部位にIPMNの増加が認められたが,高周波プローブを用いた精査の結果IPMNとは性状が異なっており,膵癌と診断された(図9)。このように,性状の異なる囊胞には特に注意を要する。
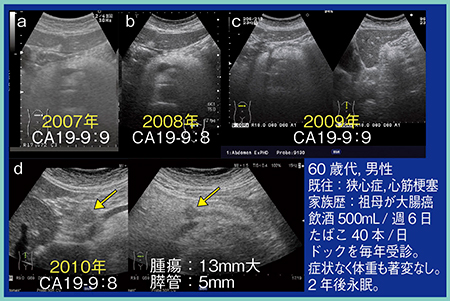
図7 症例1:がんドック発見膵癌
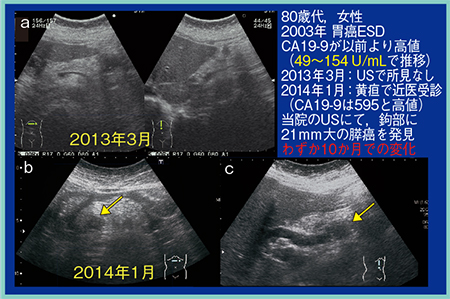
図8 症例2:腫瘍マーカー高値例の膵鉤部癌
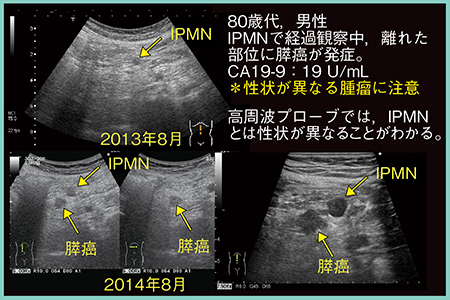
図9 症例3:IPMNの経過観察中に発生した膵癌
南里 和秀(Nanri Kazuhide)
1979年 東武医学技術専門学校卒業。1984年 東京理科大学卒業。1979年〜埼玉医大泌尿器科研究室。東海大学病院中央検査部の生理検査室を経て,2002年〜静岡県立静岡がんセンター生理検査科技師長。2013年〜日本超音波検査学会理事長。
- 【関連コンテンツ】
